






















һ������ͬʱ���������������ϵ�̥������Ϊ��̥�����̥����������ڡ������ڲ���֢�࣬Χ���������ʡ������������ʸߣ�������Σ���Ϊ���������֣�������ȷ���⣬Ӧ��ǿ���ڱ��������ӷ����ڴ�����

��̥�����м�ͥ��������һ����ͥ���з����̥�ߣ���̥�ķ��������ӡ�����˫̥���Ŵ��ء�˫��˫̥�������Ŵ�ʷ������Ů����Ϊ˫��˫̥֮һ������˫̥�ĸ��ʱ��ɷ�Ϊ˫��˫̥֮һ�߸��ߣ���ʾĸ�Ļ�����Ӱ��ϸ��״�

����Ե���˫̥�����ʵ�Ӱ�첻���ԡ�����˫̥��������20�����¸�ŮΪ3‰,��40����Ϊ4.5‰��˫��˫̥������������������������ߣ���15��19���������2.5‰����30��34����������11.5‰���������ӣ�˫̥������Ҳ���ӡ�
�Է���˫��˫̥�ķ��������ڴ����ݼ��أ�FSH��ˮƽ�ϸ��йء�����˫̥�ĸ�Ů��������������ѪFSHˮƽ���Ը��ڷ��䵥̥�ߡ���Ůͣ������ҩ��1�������У�����˫��˫̥�ı������ߣ��������Դ�����ڴ����ټ������ӣ����¶��ʼ�����ݷ�������Ľ����

��̥������ҩ���շ����ѵ���Ҫ����֢������巴Ӧ���졢���������йء�Ӧ����������ڴ����ټ��أ�HMG�����ƹ����������ѳ����ȴ̼������¶�����ѣ�����˫̥�Ļ��Ὣ����20%��40%��

��̥����ʱ�����з�Ӧ���أ�����ʱ��ϳ�����10���Ժ��ӹ�������Դ��ڵ�̥�������24�ܺ������Ѹ�١������ڣ����ڹ���������ӹ��Ƽ��������ϣ�ʹ�β���ѹ����������ȼ�С�����к������ѣ����ڹ���������ӹ�����ǻ��������ǻ���谭����������������֫������ˮ�ף���֫�����������������š�

��̥��������˫̥��Ϊ��������ͬ����Ⱥ�p����o��̥�����ʲ���ϴ�o��̥����ķ����ʰ������Ϲ�ʽ����Ϊ1�s89^m��1(m����һ�������е�̥����)�o��ÿ89����������һ��˫̥�������й�15��ҽԺ��ͳ�Ʃo˫̥�뵥̥֮��ԼΪ1�s66����̥�����ĸ�p������֢���ࡣ����ĸ�����������Ѫѹ�ۺ�֢�pƶѪ�p����p��ˮ����p̥λ�쳣�p��ʱ���������p�����Ѫ�p�����Ⱦ�ȡ�̥�������й��������ٻ��p������p�����ض��p̥������Ѫ�ۺ�֢�p������ƴ��ȩoΧ���ڷ����ʼ����������ߡ�ͬʱ����������̥������һ�����ӷ���(������˫̥)��������Ϊ������ͬʱ�ܾ�(˫����˫̥)�Ľ����ͬʱ�����������ϵ�̥�����������������ܾ��pһ�����ӷ��ѣ������������ϵĽ����
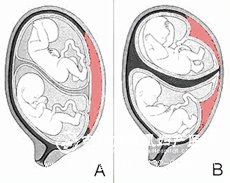
�䷢��������p�Ŵ��p̥�μ�������ҩ���Ӧ���йء�������ĸ�崹������ټ���ˮƽ�ϸߩo����˫�������¡������ܾ��ѿ����ӹ��ڵIJ�ͬ��λ�Ŵ��o������̥�̺�����̥�ҡ�����̥�̿ɷ����ϲ���һ��o��Ѫѭ��������ͨ������̥�Ҽ���и���������Ĥ��������ëĤ��ɩo��ʱ������ëĤ���ںϳ�һ�㡣
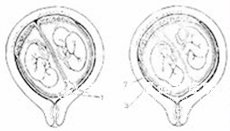
ϵ�������ܾ����ڷ����IJ�ͬʱ�ڷ��Ѽ����ƵĽ����Լռ˫̥�����1/3��������˫̥��ԭ���в�������������ͬ���Ŵ������o�����Ա���ͬ�o��ò���ơ�������˫̥���γɾ�������������ܾ���7�����ڡ������ɣ��کo���Ƴ���������������oÿ��̥�������Լ���̥�̩p��Ĥ����ëĤ����������ڵ�����˫̥��Լռ1/3�r����������کo��ϸ���Ÿ����γ�������������̥�o���γɵ���ëĤ��˫��Ĥ��̥�̡���������ڵ�����˫̥��Լռ2/3�������Ĥ�����γɺ�o���̵���ȫ���Ʃo���Է�����̥���o����̥��������һ����Ĥǻ�کo������ëĤ�ҵ���Ĥ��̥�̡�������̵���̥������в���ȫ���ƻ����̸���ʱ���Ѳ���ȫ�o���γɲ�ͬ�̶ȩp��ͬ��ʽ������˫̥������ëĤ��̥�̿ɷ�����ͬ��ʽ����̥�����Ѫ�ܽ�ͨ�������ڶ�����������������ͨʱ�oһ̥��Ϊ��Ѫ�ߩo��һ̥��Ϊ��Ѫ�ߩo�����˫̥��Ѫ�ۺ�֢�Ļ�����һ̥������Ӫ��ȱ����������������ʱ����éo�ɱ�ѹ�ɱ�Ƭ�o��Ϊֽ��̥��������Ĥ��˫̥�ɷ�����̥����������Ƽ����o�������Ѫ��ֹͣ�o��ʹ̥������������ʱ̥ͷ���ܷ���������
Լ50���IJ������������ܾ��o����֮һ��һ�����ѡ�Լ25���IJ������������ܾ���������25���IJ�����һ�����ܾ��o�Ǻ����ĩo����������������̥��������ͬһ��Ĥǻ�ڡ�
���������ѩp�����ѩp�ĸ����ܾ��γɡ���һ�����ܾ����γ����Ǽ��˺����ġ�
�dz����������ڴ�����ҩ���Ӧ�ü��Թ�Ӥ���IJ����o��̥��������������ӡ�
1.������˫̥�������Ȼ������2��3���ڵ�̥���̥������Խ�࣬����Σ����Խ������̥���Ρ�̥�̷����쳣��̥��ѪҺѭ���ϰ�����ǻ�ݻ������խ�йء�
2.̥�����Σ�˫̥����̥�������ʱȵ�̥��2��������˫̥���ζ�������˫��˫̥��2�������������ߵ�ԭ���в����������ѹ�ȿ��»����㡢�������Źؽ���λ��̥���ֲ����Σ�����̥�������أ�����Ⱦɫ���쳣��������ݡ� ����
3.̥�����������ٻ���30������ǰ��˫̥̥���������ٶ��뵥̥���ƣ��˺��������������ٻ��ķ�����Ϊ12%��34%����̶������ܵ����������أ�����˫̥��˫��˫̥����������
4.ƶѪ������Ѫ�������Ӷࡢ������Ҫ��������벻������ղ������������ڶ���ȱ����ƶѪ������Ҷ����Ҫ�����Ӷ������ų������࣬����ʳ���к��������θ�������ϰ���ȱ�������¾���ϸ����ƶѪ�� ����
5.�����Ѫѹ�ۺ�����������Ϊ��̥�����3����֢״����������֢�Ӷ࣬���������ƣ����֢����ߡ�
6.��ˮ���ࣺ5%��10%˫̥�������ˮ���࣬������Ϊ��̥�����10�����������ڵ���˫̥���ҳ����������е�һ��̥������
7.ǰ��̥�̣�����̥�����������չ���ӹ��¶ζ������ӹ����ڿڣ��γ�ǰ��̥�̣������ʱȵ�̥��1����
8.����������ӹ�������չ������̥�������ࡢ������ˮ����ʱ������ѹ�����ߣ���������ʸߡ��������Ϊ��Ȼ����������̥Ĥ���ƺ�������ͳ��˫̥�����ƽ�������ڽ�37�ܡ�
1.˫̥��Ѫ�ۺ�������Ҫ�ǵ���ëĤ����˫̥��������ز���֢����������̥����ѪҺѭ����̥���Ǻ�Ѫ�ܹ�ͨ������ѪҺת��Ӷ�Ѫ������������
2.˫̥֮һ������������̥����ʱ����������������ȵ�̥�࣬����̥������������ࡣ��ʱ��˫̥֮һ���ڹ��ڣ���һ̥��ȴ��������������
��1���ӹ�������Դ�����Ӧ���ܡ� ��
��
��2������3�����Ǹ�����̥����̥ͷ��С�����ӹ�������ɱ�����̥��֫��࣬λ���ӹ�ǻ�ڶദ��
����
��3�����ӹ���ͬ��λ�ż�Ƶ�����10��/�����ϵ�̥��������̥���������࣬������̥������֮�����һ��������

��1��B�ͳ�����飺��Ŀǰȷ���̥���������Ҫ������Ӧ��B�ͳ��������Ǿ�����飬������6��ʱ��������ʾ�Ŵ��ڹ��ڲ�ͬ��λ�����Ҹ�����ÿ����������Χ��Ĥ��ɾ���˫��������Һ�Թ������7��ĩ�Ժ���ѿ�ڳ����н��ɲ�����ԭʼ�Ĺܡ���12�ܺ�̥ͷ���ɲ����̥ͷ��˫�����������ܵ������������ȷ�ʿɴ�100%�����ٴ���Ϊ��̥����࣬Ӧ������ã�ֱ��̥��������ȫȷ����
��2��������飺��12�ܺ���ö�����̥���ǿ�����Ƶ�ʲ��ߵ�̥������

��3��Ѫ���̥���ײⶨ���������ڶ�̥�������ϡ�˫̥����ʱ��29.3%Ѫ���̥����ֵ�������ߣ���̥ʱ��Ϊ44.8%����̥����̥���ϣ����80.0%����ˣ�ɸ���и�Ѫ���̥����ֵ���쳣����ʱ����ʾ��̥���ܣ����һ����顣

˫̥���̥���������ȷʵ���˸��ˡ���ĸ�崦�ڳ�����״̬�������������ڣ��ͻᷢ�����ಢ��֢�������и���̥����Ӥ������������ˣ������ڼ�Ӧע�����¼������⣺
��̥���︾Ů��Ѫ�����ȵ�̥�����������࣬����������Ҳ�������������ڼ�����ƶѪ���Ժ�ɷ��������Ѫѹ�ۺ�����Ϊ�˷���ƶѪ������ǿӪ����ʳ�����ʵ����⡢�����̡��㡢������༰�߲ˡ�ˮ���⣬����������ڣ���Ӧÿ�ղ���������Ҷ��ȡ����ѳ�������ƶѪ��ڷ�ҩ�������ѣ��ɼ���ע������������������ע����ǣ����������ڼ䲻Ҫ�Ȳ衣
����̥���϶࣬�����ӹ����������������ά�ֵ����¶���ǰ���䡣������շ�������Ҫ����Ϣ�����ͷ��²����ơ�Ԥ������ķ����У� ����
���Դ���Ϣ������28��30�ܺ�Ӧ���Դ���Ϣ�������ȡ�����λ������ȡ��λ������λ��ƽ��λ�������λ���������ӹ�Ѫ����������̥���Թ�����ѹ�Ⱥ����š�
����
�����ӹ��������������ڿ��ɳ��ߣ��������������й����ڿڽ������� ��
����������������ߣ�Ӧ��ʱסԺ�������ơ�
˫̥���̥��������ӹ������ʹ�ʹ�ӹ�̥����ѹȱѪ�����緢�������Ѫѹ�ۺ��������ҳ̶��ء���ֹ������Ҫ�У� ��
��
��ע���������ڻ���Ѫѹ�ı仯���Ժ��ڲ�ǰ��飬����Ѫѹ�� ����
����ʳ���棬��ʳ�����ʶ�����Ӫ����ʳƷ�⣬��Ӧ�����Ρ��Ǽ�����֬������������ ����
������Ҫ�й��ɣ���֤ÿ��˯����8Сʱ���ϡ� ��
��
����������ʣ��·������ʵ�Ҫ������ ����
������������ʩ��һ�����ʹ�����ӳ���37���Ժ���ʱ̥�������涼�ѷ������죬�����Ͼ����˴���������
һ������ͬʱ����������������̥��ʱ�ƶ�̥�����̥������Ȼ��ϲ���Ƕ�̥�����ǻ����̥���������ʵġ���Ů�Ի���30����ǰ����̥���������ٶ��뵥̥�����ƣ���������̥��Խ��Խ������Ӫ��ҲԽ��Խ�̥࣬��֮���˴�����Ӫ���������ʱĸ��Ӫ���������������ܷ����仯������̥������������������̥��������ĸ������������Ҳ�����ƣ������ٺ�������ܶ����ܷ�����ȫ���������ᷢ�������״���������и���̥�����п��ܷ���Σ�գ�����̥�������������ڸ��������ԭ����������
��̥����̥����������ԶԶ���ڵ�̥����̥��Խ��������Ҳ��Խ�ߡ���˶�̥����Ů��һ��Ҫ����������ҽԺ�������ƣ����ⷢ��̥�����к�̥��������������������������ص����غ����
Ů�Զ�̥�����̥���м����Ӱ�졣Ů�Ը���̥��Խ���̥����Ӱ��Խ���������µ����غ����
1��Ů�����������ߣ�����̥��̥��̫���ʹŮ��̥�̷����쳣ѪҺѭ�������ϰ��ټ���Ů�Թ�ǻ�����խ����������Ů��������
2��Ů�ԵĹ�ǻ�����Ķ�̥�������Ů�Թ�ǻ����ѹ�ȿɵ���̥�������Ի��Ρ�
3������̥������ĸ��Ӫ�����ܹ�Ӧ̥�������գ�����̥���������������������������̥��Ӫ�����㷢������������
4�������˫̥��������������̥���ڹ�������������һ�����������������
5�����Է������������ơ�Ťת����̥�����������������̥�����̥����Ӱ��dz������ء�
���������֪���Լ�Ϊ��̥����ʱһ��Ҫ��ʱ�ĵ�ҽԺ���м������ƣ�����Ҫʱ�̵Ĺ�ע���Լ������壬���ⷢ������Ҫ���鷳�����⡣
��̥�����ܷ�˳��Ҫ�����и��ľ��������������˳���Ƕ�̥�����и���˵��õķ�ʽ������̥��Խ��˳����������Σ��Ҳ��Խ����˴������ҽ��Ϊ��ȷ�����輰�����İ�ȫ�ֶ�������ʸ����ķ��������з��䡣�����ڷ���ʱ�����и��ӹ������������ʱ������ֹ���������Ӱ���������²����ӳ���̥������Σ�����׳���̥�����еĿ��ܡ���˶�̥������и���ѡ��ҽԺʱһ��Ҫѡ������ҽԺ���Ժ����ΪŮ�Զ�̥�������ʱ���׳���ͻ��״������̥�����и������������������в����������ѡ��ҽԺʱ�粻ѡ�������ҽ�ƻ������ڷ���ͻ��״��ʱû�м��ȴ�ʩ���ܼ�ʱ���ȶ��и���̥�����������Ԥ�ϵ����غ�������ν����и����ѡ��˳���ķ�ʽ��������������ʱһ��Ҫ���ֽ������õ���̬������ʱǧ��Ҫ���Ƚ��ţ�����Ӱ���Լ������ķ��䡣
����ָ����̥�и���Ҫ���ܵ�ʹ������ͨ�и������������Ҷ�̥������������Σ�հ������и�������������̡�����ʱ���и��ķ�ӦҪ����ͨ���и����أ����Ҷ��̥������������ѪҺ��ɲ���������е�̥��ѪҺ�������е�̥����ȱѪ���̥�����С�����ʱ������̥λ�����������������ƣ�����и�������˳������ʱ����IJ���֢���࣬���п��ܷ���������Ѫ����в�Ų�����������������ʱ�и��������������Ѫѹ�����Ѫѹ���ಡ���粻��ʱ�������ƻ����û��ߵ��������в����̥������и����ż����Ӱ�죬������ν����и��ڷ����Լ����ж�̥����ʱһ��Ҫ��ʱ�ĵ�ҽԺ���ƺͼ�飬�ž�һ�ж��и���̥������ȫ�����أ����и���һ����ȫ��״̬����������ķ�����̡�
һ��������̥����ijɻ���DZȽϵ͵ģ���Ϊ�����������̥������Ƚ�С��ǰ��Ӫ���ȶ��Ǻ��ѹ�Ӧ���㣬��˶�̥���K������С����̱����Ҫԭ���У�
1������̥���༫������и������ķμ��������ڻ��ߵ���Ѫ�ܻ��Ǻ����ϰ������������������ȱ�������ֺ������ȡ���������δ�����С����̱�ķ�����
2����̥���ﵼ���и�̥�̹��ܲ��㣬̥������Ѫ����ʱ��ʹ̥��ƶѪ�����ص͡���˥�ȣ����������С����̱��
3���и��ڶ�̥����ʱ�ڻ������ˮ���ࡣ̥Ĥ���ƻ�����̥�ȵȶ�������̥������С����̱�ļ��ʡ�
�ɴ˿ɼ�����̥��������С���Ե�ԭ���кܶ࣬���Ů���ڷ����Լ��ж�̥�����ʱ��һ��Ҫ��ʱ�ļ������ƣ����ⷢ�����Լ���ɲ���Ҫ�ĺ����